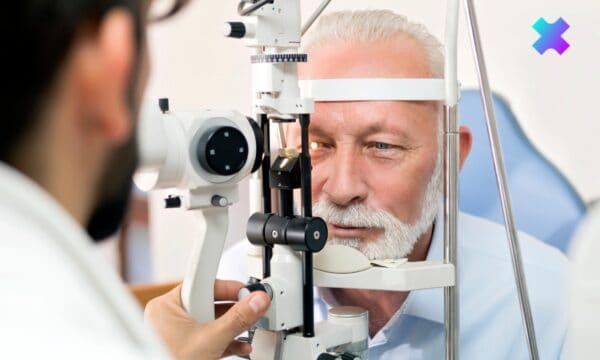
Jaskra to choroba nerwu wzrokowego, która polega na jego postępującym zaniku (tzw. neuropatia jaskrowa). Zmiany zanikowe w nerwie wzrokowym są nieodwracalne i bez leczenia powodują stopniowo pogłębiającą się utratę wzroku. Dowiedz się, jak rozpoznawać niepokojące objawy oraz jak wygląda nowoczesna diagnostyka i leczenie jaskry!
Jakra - z czego wynika?
Główny czynnikiem powodującym zanik warstwy włókien nerwowych siatkówki, tworzących następnie nerw wzrokowy, jest we wszystkich typach jaskry zbyt wysokie dla danego oka ciśnienie wewnątrzgałkowe (IOP). Choć jego fizjologiczny zakres wynosi od 10 do 21 mm Hg, u pacjentów z jaskrą nawet wartości mieszczące się w tej granicy mogą być szkodliwe – szczególnie w obecności innych czynników ryzyka, takich jak niedokrwienie siatkówki, zaawansowana miażdżyca, hipotensja czy anemia. Mówimy wtedy o jaskrze normalnego ciśnienia.
Jak często występuje jaskra?
Uważa się, że jaskra jest przede wszystkim chorobą osób starszych, jednak okazuje się, że coraz częściej występuje także u osób młodych. Jej częstość wzrasta z wiekiem. W czwartym dziesięcioleciu życia stwierdza się ją u około 0,5% osób. Częstość choroby w kolejnych latach dochodzi do 5% i szybko zwiększa się po 60. roku życia, obejmując 8–10% osób po 70.–80. roku życia. Wszystkie statystyki światowe wykazują, że ponad połowa chorych przez wiele lat nie zdaje sobie sprawy z istnienia jaskry z powodu jej podstępnego i subiektywnie niezauważalnego rozwoju.
Rodzaje jaskry
Klasyfikacja jaskry obejmuje:
- Jaskrę pierwotną otwartego kąta – najczęstsza forma w populacji europejskiej, charakteryzująca się bezobjawowym przebiegiem w początkowym stadium;
- Jaskrę zamykającego się kąta – postać rzadsza, potencjalnie groźniejsza, z możliwością wystąpienia ostrego ataku jaskry;
- Jaskry wtórne – rozwijające się w wyniku innych schorzeń okulistycznych (np. zapalenia błony naczyniowej, urazy, guzy, stosowanie sterydów);
- Jaskrę wrodzoną i dziecięcą – wynikającą z zaburzeń rozwojowych kąta przesączania.
Kto jest w grupie ryzyka jaskry?
Wśród najważniejszych czynników ryzyka rozwoju jaskry wymienia się:
- wiek > 60 lat;
- dodatni wywiad rodzinny w kierunku jaskry;
- nadciśnienie tętnicze, hipotensja ortostatyczna, cukrzyca;
- wady refrakcji (krótkowzroczność, nadwzroczność);
- cienka rogówka (< 520 µm);
- przewlekłe stosowanie glikokortykosteroidów;
- przebyte urazy gałki ocznej;
- rasa (większa predyspozycja u osób rasy czarnej);
- stres oksydacyjny i czynniki naczyniowe.
Jak objawia się jaskra?
Wczesna postać jaskry zwykle przebiega bezobjawowo. Z czasem pojawiają się ubytki w polu widzenia – najpierw w jego obwodowej części, niezauważalne w codziennym funkcjonowaniu. Postęp choroby prowadzi do coraz większego ograniczenia pola widzenia, aż do tzw. widzenia tunelowego, a w końcu do całkowitej ślepoty.
W przypadku ostrego ataku jaskry zamkniętego kąta występują:
- silny ból oka i głowy;
- nudności, wymioty;
- gwałtowne pogorszenie widzenia;
- widzenie tęczowych kół wokół źródeł światła;
- zaczerwienienie oka i obrzęk rogówki.
Ostry atak wymaga pilnej interwencji okulistycznej – nieleczony prowadzi do trwałego uszkodzenia nerwu wzrokowego w ciągu kilkudziesięciu godzin!
Podejrzewasz u siebie jaskrę i potrzebujesz konsultacji ze specjalistą? Wejdź na: Konsultacje lekarskie online
Jak diagnozuje się jaskrę?
Rozpoznanie jaskry opiera się na kompleksowej ocenie strukturalnej i funkcjonalnej oka:
- Tonometria – pomiar ciśnienia wewnątrzgałkowego (preferowana metoda Goldmanna);
- Gonioskopia – ocena kąta przesączania cieczy wodnistej;
- OCT (optyczna koherentna tomografia) – ocena grubości warstwy włókien nerwowych siatkówki (RNFL) oraz tarczy nerwu wzrokowego;
- Perymetria statyczna – badanie pola widzenia, ocena ubytków funkcjonalnych;
- Pachymetria – pomiar grubości rogówki, niezbędny do prawidłowej interpretacji IOP;
- Fotografia dna oka – dokumentacja wyglądu tarczy nerwu wzrokowego.
Rozpoznanie jaskry nie może opierać się wyłącznie na jednorazowym pomiarze IOP – konieczna jest ocena progresji zmian w czasie, z uwzględnieniem korelacji objawów strukturalnych i funkcjonalnych.
Jakie są możliwe strategie leczenia jaskry?
Głównym celem terapii jaskry jest obniżenie ciśnienia wewnątrzgałkowego do poziomu bezpiecznego dla danego pacjenta (tzw. ciśnienie docelowe), co spowalnia lub zatrzymuje progresję neuropatii.
Leczenie farmakologiczne
Pierwszą linią leczenia są krople do oczu:
- analogi prostaglandyn (np. latanoprost, tafluprost);
- beta-blokery (np. timolol);
- inhibitory anhydrazy węglanowej (np. dorzolamid);
- agoniści receptora alfa2 (np. brymonidyna);
- leki parasympatykomimetyczne (np. pilokarpina).
Dobór preparatu zależy od profilu ciśnieniowego, tolerancji oraz przeciwwskazań systemowych. Terapia może obejmować preparaty złożone lub leczenie skojarzone.

Leczenie laserowe
Laseroterapia jest skuteczną metodą wspomagającą leczenie jaskry. W jaskrze otwartego kąta stosuje się selektywną trabekuloplastykę laserową (SLT), która poprawia odpływ cieczy wodnistej i może ograniczyć konieczność stosowania kropli. Z kolei irydotomia laserowa jest zalecana w jaskrze zamkniętego kąta oraz profilaktycznie u pacjentów z wąskim kątem przesączania.
Leczenie chirurgiczne
Chirurgiczne leczenie jaskry stosuje się, gdy metody zachowawcze nie zapewniają kontroli ciśnienia wewnątrzgałkowego. Najczęstszym zabiegiem jest trabekulektomia, tworząca przetokę ułatwiającą odpływ cieczy wodnistej. Alternatywą są implanty przeciwjaskrowe oraz operacje MIGS, czyli małoinwazyjne procedury wykorzystywane głównie we wczesnych stadiach choroby. Wybór metody zależy od stadium choroby, skuteczności leczenia zachowawczego i ogólnego stanu pacjenta.
Telemedycyna i e-recepta w leczeniu jaskry
Nowoczesne narzędzia, jakie daje nam obecnie telemedycyna, mogą skutecznie pomóc w opiece nad pacjentem z jaskrą. Konsultacje online pozwalają na:
- ocenę tolerancji i skuteczności farmakoterapii;
- interpretację wyników OCT i pola widzenia przesłanych przez pacjenta;
- wydanie e-recepty na kontynuację leczenia;
- przypomnienie o konieczności wizyty kontrolnej lub dalszej diagnostyki.
Należy jednak pamiętać, że badania fizykalne, w tym tonometria, gonioskopia i OCT, muszą być wykonywane w gabinecie okulistycznym.
Rokowanie i profilaktyka
Jaskra to choroba nieuleczalna, ale możliwa do kontrolowania. Wczesne rozpoznanie i konsekwentne leczenie pozwalają na utrzymanie użytecznej ostrości wzroku i pola widzenia przez wiele lat. Kluczowa jest edukacja pacjentów, regularne kontrole okulistyczne (szczególnie u osób z grup ryzyka) oraz ścisła współpraca z lekarzem prowadzącym.